【病理後編】乳がん手術後の検査結果~組織型、グレード、Ki-67、脈管侵襲、断端~
動画ナレーション全文
サブタイトル冒頭の「00:00(数字の部分)」をクリックすると、本動画のその時間からご覧になれます。
目次
00:00 はじめに
前編では、病期(ステージ)、サブタイプを決める項目を紹介しました。今回はその続きです。
後編では、病期、サブタイプを決定する項目以外の項目を、一つずつ見ていきましょう。

00:27 組織型
顕微鏡で見た時の、がん組織の構造や特徴によって分類されたものを「組織型」といいます。
病変がどういった組織型か、複数の組織型が混ざったタイプの場合にはどういった組織型が多数を占めるのか、評価されます。組織型ごとに予後やサブタイプの傾向、薬物療法の効きやすさなどが異なる可能性が指摘されています。そのため、特性に応じた薬物療法の選択を提示される場合もあります。

01:07 がん細胞の顔つき(悪性度)
つづいて、がん細胞の悪性度です。がん細胞の悪性度とは、がん細胞の顔つきのことです。核グレード分類、組織学的グレード分類などを使って評価されます。どちらのグレード分類も、グレード1~3の3段階に分けられます。グレードの数字が小さいほど、正常な細胞に近い見た目であり、グレードの数字が大きいほど、正常からより離れた状態、つまりがん細胞の悪性度が高いことを示します。病理学的グレード分類は、手術後の治療を決める判断材料の一つになります。

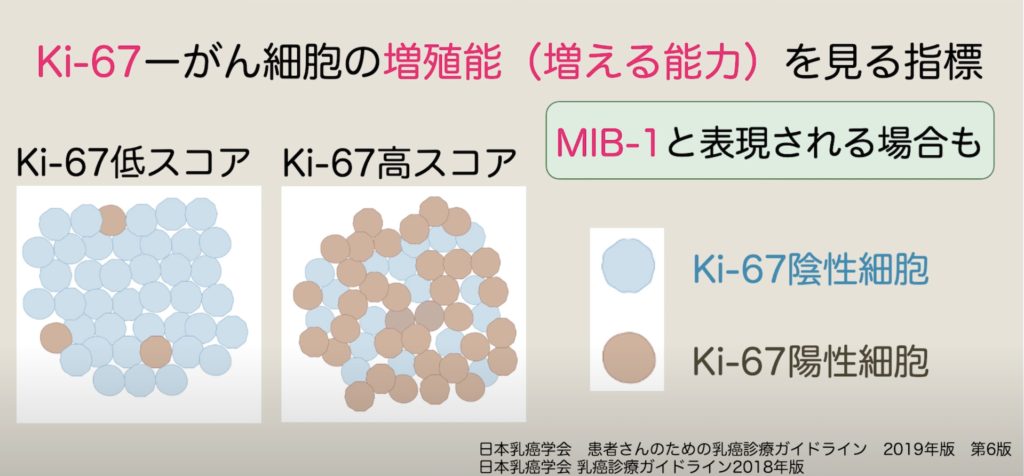
01:55 Ki-67
Ki(ケーアイ)67は細胞の増える能力、増殖能の程度を表す指標です。Ki67はキー67と呼ばれることもあります。またKi67に対して用いる抗体から、MIB-1(ミブワン)と表現される場合もあります。免疫染色法という方法で染色したがん組織を、顕微鏡で観察することで判定します。
一般的に、Ki67陽性細胞の割合が高い乳がんは、増殖能が高く、化学療法が効きやすいといわれています。そのため、化学療法を行うかどうかの指標になる場合があります。
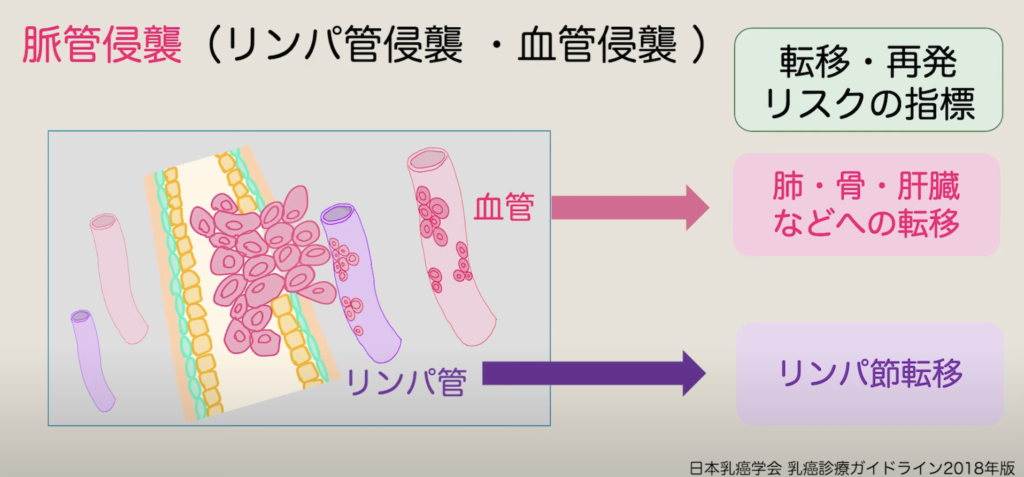
02:48 脈管侵襲
血管やリンパ管は脈管(みゃっかん)ともいいます。がんの周囲のリンパ管や血管の中にがん細胞がみられることをリンパ管侵襲、血管侵襲といいます。乳がんが、肺や骨・肝臓、リンパ節などに転移する場合、がん細胞は脈管を通ります。このため、血管やリンパ管への侵襲は、転移・再発のリスクの指標となります。
03:24 断端
病理検査では、手術で切除した組織の断面を顕微鏡で詳しく調べ、断面およびその近くにがん細胞があるかないか判定します。切除断面にがん細胞がある場合を断端陽性、ない場合を断端陰性といいます。断端陽性の中でも、温存した乳房にまだ多くのがん細胞が残っていると予想される場合は、追加切除や乳房全切除術が推奨されます。断端陽性であっても残っているがん細胞が少ないと予想される場合には、追加切除の代わりに放射線療法で対応する場合もあります。

04:16 病変の部位
乳房全切除術が行われた場合には、病変の部位も記載されます。
乳頭の部分をEおよびE’領域として、その内側、頭側をA領域、内側、足側をB領域、外側頭側をC領域、外側足側をD領域と呼びます。わきの下はC’領域と呼びます。
病変が2領域以上に及んでいる場合には、主な方から順に、アルファベットをつなげて呼びます。
例えばこの場合はみぎのCA領域、
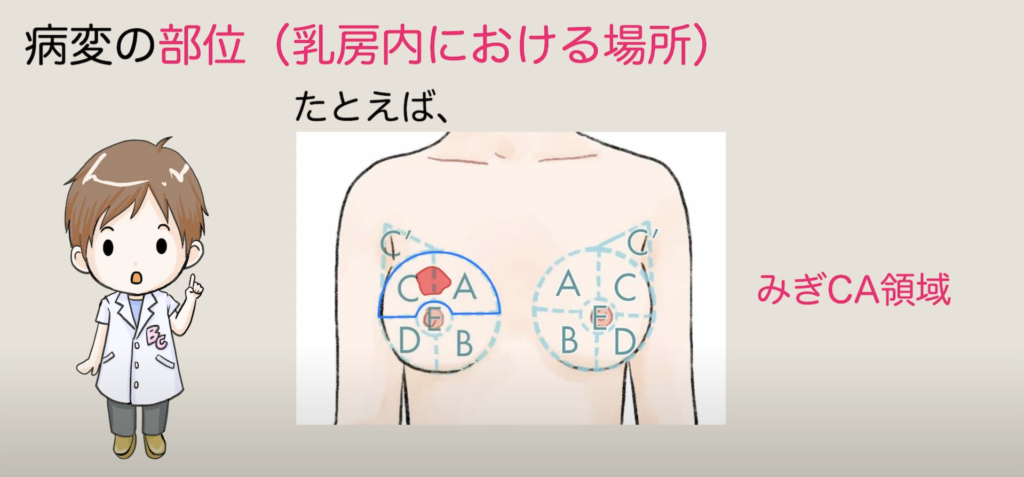
こちらはひだりCEA領域などと表現されます。

05:08 後編のまとめ
手術後の乳がん病理検査の、前編、後編のまとめです。手術後の病理検査は、乳房の中の病変の診断を改めて確認すること、そして組織の結果からがんの性質を知り、その後の治療方針の決定に活かすこと、を目的として行われます。そしてこの中の結果から、病期、およびサブタイプを決めて、治療に活かしていきます。
具体的には、ホルモン療法や抗HER2療法が効くタイプかどうか評価したり、化学療法を行うメリットが大きいかどうか、効きやすいタイプかどうか評価したり、追加の手術や放射線療法の追加が必要かどうか、判断したりするために活用します。以上、BC Tubeでした。

YouTube動画URLのQRコード

YouTube動画本編はこちらから⏬
BC Tubeとは?
BC Tubeは、英語で乳がんを意味する「Breast Cancer」と、世界最大の動画共有サービスである「YouTube」を組み合わせた造語です。 一般社団法人 BC TUBEは、BC Tube編集部として、動画での乳がん情報発信を軸に活動しています。
